トキソプラズマ症を契機に全身状態が悪化して誤嚥性肺炎にて死亡した症例
疾病名
トキソプラズマ症誤嚥性肺炎
キーワード
トキソプラズマ症頸部腫脹頸部膿瘍
年齢
70歳代
性別
男性
主訴
右頸部の腫脹
現病歴
6/20からの右頚部腫脹にて6/26当院受診。
右顎下腺の腫脹と膿瘍形成を認め、精査加療目的に同日入院。
右顎下腺の腫脹と膿瘍形成を認め、精査加療目的に同日入院。
既往歴
レビー小体型認知症
診察所見
右顎下部の有痛性腫脹あり
レビー小体型認知症によりもともとはっきりとしたコミュニケーションは困難
レビー小体型認知症によりもともとはっきりとしたコミュニケーションは困難
検査結果
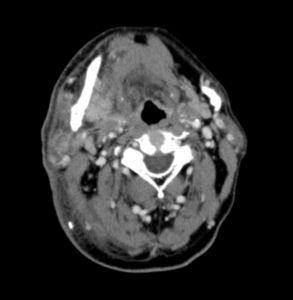
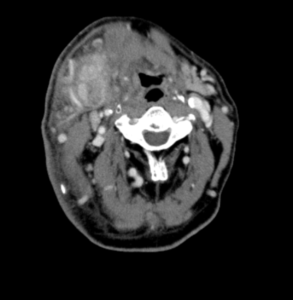
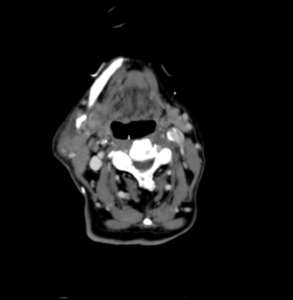
初診時の造影CT所見(図1~3):右顎下腺を中心に内部不均一な造影効果を認める。
臨床経過
入院してから抗生剤治療(ceftriaxone)を開始したが、改善乏しいため、複数回穿刺排膿実施して採取できた検体を一般細菌、抗酸菌培養に提出。培養結果はいずれも陰性。また穿刺吸引細胞診では炎症性の所見。
腫脹の改善は乏しく、発熱は増悪。原因精査のため7/10トキソプラズマ、バルトネラ感染症の鑑別のため血液検体を提出。抗トキソプラズマ抗体IgM、IgGの上昇を認め、血清学的にトキソプラズマ症と診断。トキソプラズマ症の治療薬は第一選択薬が国内未承認のため、第二選択で先天性トキソプラズマ症の予防目的のみ保険適応となっているスピラマイシンを7/15より適応外投与。1週間程度スピラマイシンを投与したが明らかな改善は認めなかったため、細胞内寄生細菌や原虫をターゲットとした抗生剤(MINO, CLDMなど)をいくつかそれぞれ1週間程度投与したがいずれも明らかな効果なし。
経口摂取が徐々に低下し、誤嚥のリスクもあるため7/20に経鼻胃管を挿入して経管栄養開始。
また診断目的に7/13局所麻酔下に右顎下腺生検実施。病理学的には感染性の病変の所見であったが、原因の特定はできなかった。
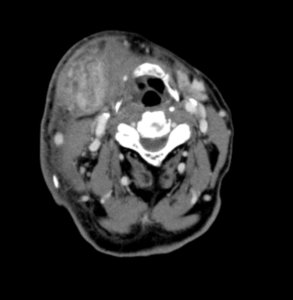
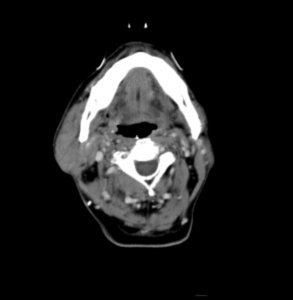
7/25ごろより酸素化が不安定となり胸部CT実施して誤嚥性肺炎を疑う所見あり、抗生剤を追加。その後肺炎憎悪より酸素化の急速の増悪を認めたためCOVID19除外目的に7/30鼻腔ぬぐい液にてPCR実施して陰性。この時点では顎下腺腫脹は改善を認めたが(図4, 5)肺炎への治療に反応なく8/1永眠。
投稿者:
タグ:
コメントを残す